- Главная
- Атеросклероз и дислипидемия
- Что такое холестерин?
Ваше мнение будет учтено

Прежде чем начать разговор о холестерине, необходимо разобраться, почему так важно знать, что это такое, и следить за его уровнем людям за 40?
В кардиологии существует понятие «сердечно-сосудистый риск», который позволяет оценить вероятность развития сердечно-сосудистых катастроф, таких как инфаркт миокарда, инсульт головного мозга или смерть, за определенный отрезок времени.
До недавнего времени в большинстве стран мира использовалась шкала SCORE, которая позволяла спрогнозировать риск фатального инфаркта или инсульта в течение ближайших 10 лет. В этой шкале учитывалось влияние пяти основных факторов риска сердечно-сосудистых заболеваний:
Возраст;
Пол;
Статус курения;
Уровень систолического артериального давления;
Уровень общего холестерина в крови.
С 2021 года ей на смену пришли новые прогностические шкалы SCORE 2 и SCORE 2OP. В них произошли некоторые изменения: возрастной диапазон расширился с максимального возраста 70 лет до 89, а вместо уровня общего холестерина теперь используется такой показатель, как уровень холестерина не-ЛПВП1.
Влияя на уровень холестерина, а также с помощью контроля артериального давления и отказа от курения можно снизить сердечно-сосудистый риск и профилактировать такие катастрофы, как инфаркт и инсульт.
Холестерин, или холестерол, — это жироподобное вещество, чрезвычайно важное для работы нашего организма. В среднем в человеческом теле его содержится около 150 г, причем более 90% входит в состав клеточных мембран и около 7% находится в жидкостях организма, в основном в крови, где содержание холестерина у здорового человека составляет не более 200 мг на 100 мл крови2.
Существует два источника холестерина: меньшая часть, примерно 0,3–0,5 г в сутки, поступает с животной пищей (растительная пища не содержит холестерин) и до 1,0 г синтезируется в организме, в основном в печени (80%), слизистой кишечника и коже2.
Организм здорового человека ежедневно теряет столько же холестерина, сколько в него поступает: в виде желчных кислот он выделяется с калом, продуктами обмена гормонов, кожным салом и со слущенным эпителием кожи. Равенство поступления и потери холестерина организмом поддерживает холестериновое равновесие, наблюдающееся у здоровых людей2.
Несмотря на то что с экранов телевизоров и на различных ресурсах в интернете нам постоянно твердят о плохих эффектах холестерина, нельзя не признать, что без этого соединения невозможна нормальная жизнедеятельность человеческого организма. Он входит в состав клеточных мембран, обеспечивая их стабильность и нормальное функционирование, необходим для синтеза половых гормонов и гормонов надпочечников, выступает предшественником витамина D и желчных кислот, необходим для обмена жирорастворимых витаминов, участвует в регуляции иммунитета и защите от рака.
Часть холестерина находится в крови в виде особых частиц липопротеинов. Это сложные структуры, состоящие из белков и жира. В зависимости от качественного состава, размера, выполняемых функций и плотности выделяют шесть фракций липопротеинов. Особый интерес у нас вызывают две из них.
Первая — это липопротеины низкой плотности (ЛПНП), или «плохой» холестерин. Именно эти липопротеины переносят холестерин от печени к тканям, могут откладываться в сосудистой стенке и отвечают за появление и рост атеросклеротических бляшек — субстрата стенокардии, инфаркта и ишемического инсульта. Накоплена обширная доказательная база, показывающая прямую связь между уровнем «плохого» холестерина и риском сосудистой катастрофы: чем выше уровень липопротеинов низкой плотности, тем выше риск развития инфаркта и инсульта, и наоборот1.
Вторая — это липопротеины высокой плотности (ЛПВП), или «хороший» холестерин. Его функция состоит в том, чтобы удалять холестерин из клеток сосудов и доставлять в печень на переработку. Снижение уровня липопротеинов высокой плотности тоже способствует развитию атеросклероза1.
Анализ, позволяющий определить уровень холестерина и его фракций в крови, называется липидным спектром или липидным профилем. Для определения липидного спектра в пробирку берут кровь из вены и затем анализируют на специальном аппарате.
Здесь не все просто. Норма холестерина рассчитывается индивидуально для каждого человека и зависит от величины сердечно-сосудистого риска. Категория риска говорит о том, насколько высока вероятность развития осложнений, если ничего не предпринимать и не снижать уровень холестерина.
Для здорового человека, у которого нет артериальной гипертонии, сахарного диабета, хронической болезни почек и ишемической болезни сердца и которому не выполнялись операции на артериях по причине атеросклероза, нормальные показатели липидного спектра выглядят следующим образом:
Общий холестерин <5,0 ммоль/л;
Липопротеины низкой плотности <3,0 ммоль/л;
Липопротеины высокой плотности >1,0 ммоль/л у мужчин и >1,2 ммоль/л у женщин;
Триглицериды — менее 1,7 ммоль/л1.
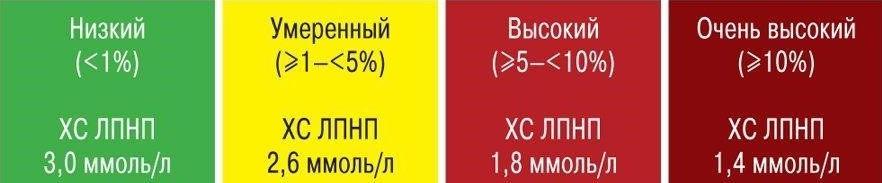
Рекомендованные нормы ЛПВП и триглицеридов одинаковы для всех, а вот норма ЛПНП напрямую зависит от категории сердечно-сосудистого риска.
Фокус внимания — на уровень ЛПНП, поскольку именно его повышение связано с развитием атеросклероза и его осложнений.
Наличие сахарного диабета, хронической болезни почек и ишемической болезни сердца автоматически определяет человека в категорию очень высокого сердечно-сосудистого риска1.
Для всех остальных 10-летний риск инфаркта и инсульта можно рассчитать по шкале SCORE 2. Потребуются следующие данные: возраст, пол, статус курения, уровень систолического артериального давления и холестерина не-ЛПВП1.

Давайте разберем на примере двух женщин со значением холестерина не-ЛПВП 4,3 ммоль/л. Первой женщине 40 лет, у нее нет хронических заболеваний, она не курит и не отмечает повышения артериального давления, ее норма — 110/70 мм рт. ст. Второй женщине 75 лет, она курит и не принимает препараты для контроля артериального давления, «привычное» систолическое давление — 160 мм рт. ст.
Определяем риск по шкале SCORE 2 и 2ОР (рисунок 1). При одинаковых показателях холестерина не-ЛПВП женщины получат разные рекомендации.
В первом случае женщина попадает в зеленую зону и ее риск равен 2% — это низкий риск развития сердечно-сосудистых катастроф в течение 10-летнего периода. Это значит, что лекарственная терапия не требуется и поддержания здорового образа жизни в виде сбалансированного питания и умеренной интенсивности физических нагрузок будет достаточно.
Во втором случае женщина попадает в красную зону — у нее очень высокий риск развития инфаркта и инсульта, который составляет 60%! Без лечения тут не обойтись: необходимо отказаться от курения, а также обратиться к врачу для подбора терапии артериальной гипертензии и препаратов для снижения уровня холестерина. Благодаря таким изменениям можно будет снизить риск с 60 до 46%, а самое главное — защитить себя от опасных болезней.
Только после того, как оценили риск по шкале SCORE 2 и 2OP, можно сказать, какой уровень холестерина ЛПНП считается нормальным.
Таким образом, чтобы узнать свою группу риска нужно:
Сдать анализ на липидный спектр;
Оценить риск сердечно-сосудистой катастрофы по шкале SCORE 2 / 2ОР (выполняет лечащий врач);
Узнать целевые значения липопротеинов низкой плотности, на которые теперь нужно ориентироваться (рисунок 2);
Сравнить исходный уровень ЛПНП с целевым;
Решить вопрос о назначении медикаментозной терапии.
Во время лечения врачи ориентируются в первую очередь на показатель ЛПНП: снижение ЛПНП на каждый 1 ммоль/л снижает относительный риск инфаркта в среднем на 20%1. Однако было замечено, что у некоторых людей, даже несмотря на достижение целевого значения липопротеинов низкой плотности, все равно развивалось сердечно-сосудистое осложнение.
Это явление называется остаточным риском и связано с высокими значениями других фракций «плохого» холестерина: триглицеридов, липопротеинов очень низкой плотности, липопротеинов промежуточной плотности, хиломикронов1. Чтобы учесть все липиды крови, был введен новый показатель — холестерин не-ЛПВП. Это разница между общим холестерином и липопротеинами высокой плотности. Он наиболее точно отражает вероятность развития заболеваний атеросклеротической природы.

1. Мясо и мясопродукты
Ученые выяснили, что не только красное мясо повышает уровень «плохого» холестерина, белое тоже может дать такой эффект. Уровень ЛПНП в крови при употреблении разных видов мяса оказался примерно одинаковым3. Каждые 50 г обработанного мяса в день, в том числе бекон, ветчина и сосиски, увеличивают риск ишемической болезни сердца на 18% из-за высокого содержания в нем соли и насыщенных жиров, которые увеличивают уровень липопротеинов низкой плотности4. К такому мясу относят то, что было приготовлено с помощью копчения, вяления или консервирования. В нем высокое содержание насыщенных жирных кислот. Стоит также отказаться от субпродуктов, колбас, копченостей, сосисок.
2. Трансжиры
Это измененные растительные жиры, которые содержатся во многих продуктах питания, например в сладких кондитерских изделиях (вафли, печенье, конфеты и т. д.), мороженом, картофельных чипсах, колбасных изделиях, заменителях сливочного масла (кулинарном жире), маргарине, фастфуде, замороженных готовых блюдах (пицца, пироги, мясные рулеты). Они увеличивают концентрацию липопротеинов низкой плотности в плазме крови и снижают концентрацию липопротеинов высокой плотности по сравнению с исходным природным жиром, увеличивают отношение общего холестерина к холестерину липопротеинов высокой плотности в плазме крови почти вдвое по сравнению с насыщенными жирами5.
3. Пальмовое масло
Его можно встретить в кондитерских изделиях, мороженом. Оно повышает уровень липопротеинов низкой плотности и риски сердечно-сосудистых заболеваний6.
В большинстве случаев изменение уровня липопротеинов можно связать с генетической предрасположенностью: нередко проблемы с холестерином встречаются у нескольких членов семьи. Также встречаются случаи семейной гиперхолестеринемии — это наследственное заболевание, связанное с поломкой гена, отвечающего за обмен холестерина. У людей с семейной гиперхолестеринемией уровень общего холестерина превышает 8,0 ммоль/л, а уровень ЛПНП обычно более 5,0 ммоль/л7, 13. Без раннего начала лечения уже в школьном возрасте может развиться инфаркт миокарда.
Еще одной причиной является старение организма и связанное с ним уменьшение количества рецепторов в печени, которые захватывают частицы холестерина из крови.
Помимо этого, на уровень липопротеинов крови влияют такие заболевания, как сахарный диабет 2-го типа, гипотиреоз, ожирение, хроническая почечная недостаточность7.
Американская кардиологическая ассоциация рекомендует всем взрослым с 20 лет проверять уровень холестерина каждые 4–6 лет8. Если выявлены высокие риски (наследственность, сердечно-сосудистые заболевания), проверки по назначению врача надо будет проводить чаще. Почему так рано? Известно, что первые проявления атеросклероза можно заметить еще в детском возрасте. А после 20 лет процесс прогрессирует, причем у мужчин быстрее, чем у женщин9.
Расшифровку результатов стоит доверить врачу, так как уровень холестерина липопротеинов низкой плотности может варьироваться в зависимости от возраста и образа жизни и рекомендации к его снижению должны носить персональный характер. К тому же при расшифровке доктор опирается на историю болезни: хронические заболевания, наследственность, жалобы. Риск по шкале SCORE 2 / 2ОР является предварительным — врач учитывает наличие факторов, модифицирующих риск: повышающих или снижающих его. Только на основании всей полученной информации можно сделать правильные выводы.
Врачи рекомендуют снизить употребление продуктов с высоким содержанием насыщенных жиров и трансжиров и увеличить количество растительной пищи: овощей и фруктов; цельных злаков, бобовых, рыбы и морепродуктов, орехов, нерафинированных растительных масел, богатых полезными ненасыщенными жирными кислотами, — оливкового и льняного10.
Красное мясо следует употреблять не чаще 1–2 раз в неделю. Его можно заменить на растительный белок: чечевицу, фасоль, бобы, горох, соевые бобы, нут.
Лучше всего для здорового питания и контроля уровня холестерина подходит стиль питания DASH (Dietary Approach to Stop Hypertension) и так называемая средиземноморская диета. Они эффективно корректируют факторы сердечно-сосудистого риска, предупреждают развитие атеросклероза, улучшают углеводный обмен и профилактируют развитие сахарного диабета 2-го типа, артериальной гипертензии11.
Рекомендуемый для всех людей минимальный уровень физической активности — это тренировки умеренной интенсивности общей длительностью 150 минут в неделю. К ним относятся быстрая ходьба, скандинавская ходьба, плавание, езда на велосипеде, танцы, волейбол1.
Физические упражнения также помогут избавиться от лишних килограммов. Даже незначительное снижение веса (5–10% от исходного) улучшает показатели липидного спектра и оказывает благоприятное влияние на другие факторы сердечно-сосудистого риска, которые нередко встречаются у людей с повышенным холестерином, например уровень артериального давления и глюкозы крови12.
Однако не всегда одного лишь изменения образа жизни достаточно для нормализации уровня холестерина. Людям с высоким или очень высоким сердечно-сосудистым риском врач может назначить специальные лекарства — статины1, 9. Они способствуют достижению целевых показателей липидного спектра и защите от инфаркта и инсульта.
Уровень холестерина крови и его фракций — один из факторов, определяющих риск развития инфарктов и инсультов. Величина этого риска определяет норму для каждого конкретного человека: чем выше риск, тем ниже должен быть холестерин.
1. 2019. Рекомендации ЕSC/EAS по лечению дислипидемий: модификация липидов для снижения сердечно-сосудистого риска // Российский кардиологический журнал. 2020. № 25 (5). С. 121–193.
2. Северин Е. С., Алейникова Т. Л., Осипов Е. В., Силаева С. А. Биологическая химия. М.: ООО «Медицинское информационное агентство», 2008.
3. Nathalie Bergeron, Sally Chiu, Paul T. Williams, Sarah M. King, Ronald M. Krauss. Effects of red meat, white meat, and nonmeat protein sources on atherogenic lipoprotein measures in the context of low compared with high saturated fat intake: a randomized controlled trial, The American Journal of Clinical Nutrition, Volume 110, Issue 1, July 2019, Pages 24–33.
4. Keren Papier, Anika Knuppel, Nandana Syam, Susan A. Jebb & Tim J. Key. (2021) Meat consumption and risk of ischemic heart disease: A systematic review and meta-analysis, Critical Reviews in Food Science and Nutrition.
5. Ascherio A., Willett W. C. Health effects of trans fatty acids, The American Journal of Clinical Nutrition, Volume 66, Issue 4, October 1997, Pages 1006S–1010S.
6. Sun Y., Neelakantan N., Wu Y., Lote-Oke R., Pan A., van Dam R. M. Palm oil consumption increases low-density lipoprotein cholesterol compared with vegetable oils low in saturated fat in a meta-analysis of clinical trials. J Nutr. 2015. Jul; 145 (7): 1549–58.
7. Ежов М. В., Сергиенко И. В., Рожкова Т. А., Кухарчук В. В., Коновалов Г. А., Мешков А. Н., Ершова А. И., Гуревич В. С., Константинов В. О., Соколов А. А., Щербакова М. Ю., Леонтьева И. В., Бажан С. С., Воевода М. И., Шапошник И. И. Диагностика и лечение семейной гиперхолестеринемии (российские рекомендации) // Вестник современной клинической медицины. 2017. № 2. URL: https://cyberleninka.ru/article/n/diagnostika-i-lechenie-semeynoy-giperholesterinemii-rossiyskie-rekomendatsii (дата обращения — 12.04.2024).
8. The American Heart Association. What Your Cholesterol Levels Mean [электронный ресурс]. https://www.heart.org/en/health-topics/cholesterol/about-cholesterol/what-your-cholesterol-levels-mean (дата обращения — 31.08.2021).
9. Сергиенко И. В., Аншелес А. А., Кухарчук В. В. Дислипидемии, атеросклероз и ишемическая болезнь сердца. Генетика, патогенез, фенотипы, диагностика, терапия, коморбидность. Москва, 2020. [Электронный ресурс]. https://webmed.irkutsk.ru/doc/pdf/athero.pdf (дата обращения — 31.08.2021).
10. The American Heart Association. Questions about cholesterol? Here are some answers [электронный ресурс]. https://www.heart.org/en/news/2018/11/10/questions-about-cholesterol-here-are-some-answers (дата обращения — 31.08.2021).
11. Moore T. J., Vollmer W. M., Appel L. J., Sacks F. M., Svetkey L. P., Vogt T. M., Conlin P. R., Simons-Morton D. G., Carter-Edwards L., Harsha D. W. Effect of dietary patterns on ambulatory blood pressure : results from the Dietary Approaches to Stop Hypertension (DASH) Trial. DASH Collaborative Research Group. Hypertension 1999; 34: 472–477.
12. Zomer E., Gurusamy K., Leach R., Trimmer C., Lobstein T., Morris S., James W. P., Finer N. Interventions that cause weight loss and the impact on cardiovascular risk factors: a systematic review and meta-analysis. Obes Rev 2016; 17: 1001–1011.
13. Ezhov M. V., Kukharchuk V. V., Sergienko I. V., Akhmedzhanov N. M., Voevoda M. I., Gurevich V. S., Kashtalap V. V., Konstantinov V. O., Skibitsky V. V., Shaposhnik I. I. Existing problems and new possibilities in the treatment of dyslipidemia. Joint Conclusion Based on the Results of the Expert Council. Rational Pharmacotherapy in Cardiology 2021; 17(1): 169–172. DOI:10.20996/1819-6446-2021-02-02.