- Главная
- Полезные статьи, памятки и видео о заболеваниях сердца
- Что означает диагноз «артериальная гипертония»
Ваше мнение будет учтено
Артериальную гипертонию (АГ) диагностируют очень часто: в России от нее страдает 39,7% населения1. Среди людей старше 60 лет распространенность артериальной гипертонии превышает 60%2.
Для того чтобы понять, как развивается артериальная гипертония, нужно вспомнить, что же такое артериальное давление. Это сила, с которой кровь давит на стенки сосудов (артерий) во время сокращения сердца и его расслабления. Артериальное давление зависит от работы сердца и тонуса, эластичности сосудов. При каждом ударе сердца кровяное давление повышается — это систолическое артериальное давление (от греческого «сжатие»)3 — в быту его часто называют «верхнее». Когда сердце расслабляется, давление в артериях чуть снижается. Это диастолическое артериальное давление (от греческого слова «разрежение») — в народе его часто именуют «нижним». В показателе артериального давления которое, например, составляет 120/80 мм рт. ст., цифра 120 — это отражение систолического (на пике сокращения сердца) артериального давления, а 80 — диастолического (во время расслабления сердца) артериального давления.
Артериальная гипертония — это повышение систолического артериального давления (САД) ≥140 мм рт. ст. и/или диастолического артериального давления (ДАД) ≥90 мм рт. ст2. Ученые выяснили, что лечение артериальной гипертонии помогает лучше себя чувствовать и жить дольше2. Артериальное давление>140/90 мм рт. ст. основной фактор преждевременной смерти5. Оно может спровоцировать такие опасные состояния как стенокардия, инфаркт миокарда, инсульт.
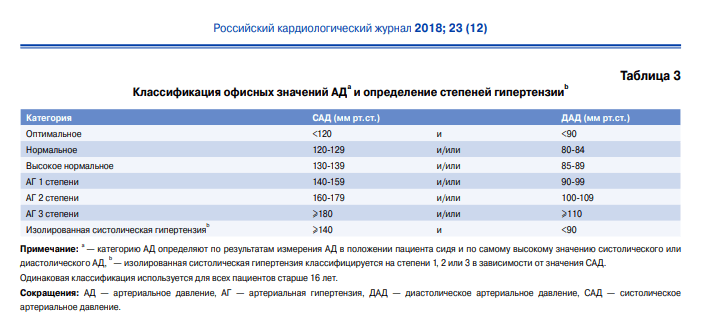
Существует классификация уровня артериального давления (АД). Врачи выделяют оптимальное, нормальное, высокое нормальное артериальное давление и три степени гипертонии: от первой (самой легкой) до третьей (самой тяжелой). Отдельно стоит так называемая изолированная систолическая артериальная гипертония (рис. 1). При этой патологии повышается только систолическое артериальное давление (САД), а диастолическое артериальное давление (ДАД) остается в пределах целевых значений2.
Необходимо подчеркнуть, что эта классификация учитывает уровень «офисного» АД. Это давление, которое измерил врач во время приема, а не сам пациент дома. Артериальное давление следует измерять в покое (состояние полного спокойствия, без активных движений в течение 5 минут до начала измерения АД), в положении сидя. Рекомендуется проводить измерения АД в медицинском учреждении на обеих руках, по крайней мере, во время первого визита пациента для выявления возможного поражения артерий (в первую очередь атеросклеротического), ассоциированного с более высоким ССР [6]. Регистрируется АД, являющееся средним из двух последних измерений5.
При измерении артериального давления необходимо также обращать внимание на частоту сердечных сокращений (или пульс). Изменения пульса могут помочь выявить нарушения ритма сердца или повлиять на выбор лекарственной терапии. В среднем пульс должен быть в пределах 60–80 ударов в 1 минуту2. Но бывают и исключения: например, у профессионального спортсмена, тренированного человека может отмечаться частота сердечных сокращений ниже 60 ударов в минуту4.
1. Оганов Р.Г., Тимофеева Т.Н., Колтунов И.Е. и др. Эпидемиология артериальной гипертонии в России. Результаты Федерального мониторинга 2003–2010 гг. Кардиоваскулярная терапия и профилактика. 2011; 10 (1): 9–13.
2. Рабочая группа по лечению артериальной гипертензии Европейского общества кардиологов (ЕОК, ESC) и Европейского общества по артериальной гипертензии (ЕОАГ, ESH). 2018 ЕОК/ЕОАГ Рекомендации по лечению больных с артериальной гипертензией. Российский кардиологический журнал. 2018; 23 (12): 143-228. doi:10.15829/1560-4071-2018-12-143-228 (дата обращения 15.12.2019)
3. Mann D., Zipes D., Libby P., Bonow R. Braunwald's Heart Disease: A Textbook of Cardiovascular Medicine, Single Volume. 10th Ed. Saunders. 2014:.2040
4. Орджоникидзе З.Г., Павлов В.И., Цветкова Е.М. Выраженная синусовая брадикардия у спортсменов-подростков: норма или патология? Педиатрия. Журнал им. Г.Н. Сперанского. 2009; 87(3): 35–39.
5. Артериальная гипертензия у взрослых. Клинические рекомендации 2020. Российский кардиологический журнал. 2020;25(3):3786. doi:10.15829/1560-4071-2020-3-3786
6. Clark CE, Taylor RS, Shore AC, et al. Association of a difference in systolic blood pressure
between arms with vascular disease and mortality: a systematic review and meta-analysis.
Lancet. 2012;379:905-14.